大腸がんの早期発見で命を守る!見逃しがちな初期症状とは



院長 柏木 宏幸所属学会・資格
- 日本内科学会 総合内科専門医
- 日本内科学会 内科認定医
- 日本消化器病学会 消化器病専門医
- 日本消化器内視鏡学会 消化器内視鏡専門医
- 一般社団法人日本病院総合診療医学会
認定病院総合診療医 - 難病指定医
- がん診療に関わる医師に対する緩和ケア 研修会 修了
- PEG・在宅医療研究会 修了証
大腸がんは、日本においてがん死亡率の上位に位置する疾患です。しかし、早期に発見し適切な治療を行えば、完治の可能性が高いがんの一つでもあります。
大腸がんの初期段階では、ほとんど自覚症状がないため、気づかないうちに進行してしまうことが多いのが問題です。特に、「ちょっとした体調不良」や「一時的な不調」だと思って見逃されがちな初期症状を知り、異変を感じたら早めに検査を受けることが重要です。
本記事では、大腸がんの初期症状、発症リスク、早期発見のためのポイントについて詳しく解説します。
大腸がんとは?
①大腸がんの概要
大腸がんは、大腸の粘膜に発生する悪性腫瘍であり、進行度によって治療法や予後が大きく異なります。大腸は、結腸と直腸に分かれ、結腸に発生する「結腸がん」と直腸に発生する「直腸がん」に分類されます。
日本では、食生活の欧米化や高齢化の影響で大腸がんの発症率が増加しています。特に40代以降の発症が多いですが、最近では若年層の患者も増えてきており、誰にでも発症のリスクがある病気です。
②大腸がんの進行ステージ
大腸がんは、がんの進行具合に応じて以下のように分類されます。
- ステージ0(粘膜内がん):がん細胞が粘膜内にとどまり、転移はない。
- ステージI(早期がん):がんが粘膜下層または固有筋層に達するが、それ以上深くには浸潤していない。転移はない。
- ステージII(局所進行がん):がんが固有筋層を越え深い層にまで浸潤しているが、転移はしていない。
- ステージIII(リンパ節転移あり):がん細胞が周囲のリンパ節に広がる。
- ステージIV(遠隔転移あり):肝臓や肺など、ほかの臓器に転移している。
早期の段階(ステージI以下)で発見されると5年生存率は90%以上と高いですが、ステージIVまで進行すると治療が困難になり、生存率は大きく低下します。
大腸がんの主な原因と発症リスク
大腸がんの発症には、遺伝的要因と生活習慣の影響が大きく関与しています。特に、日々の食生活や生活習慣の見直しが、予防に大きく寄与することが分かっています。
①大腸がんを引き起こす要因
【食生活の影響】
 高脂肪・高タンパク(肉類中心)の食事は、大腸内の炎症を引き起こしやすく、発がんリスクを高めるとされています。特に、加工肉(ベーコン、ハム、ソーセージ)や揚げ物の摂取が多い人は注意が必要です。一方で、食物繊維を多く含む野菜や果物を積極的に摂取することで、発症リスクを下げることができるといわれています。
高脂肪・高タンパク(肉類中心)の食事は、大腸内の炎症を引き起こしやすく、発がんリスクを高めるとされています。特に、加工肉(ベーコン、ハム、ソーセージ)や揚げ物の摂取が多い人は注意が必要です。一方で、食物繊維を多く含む野菜や果物を積極的に摂取することで、発症リスクを下げることができるといわれています。
【運動不足】
運動が不足すると腸の蠕動運動が低下し、便が長時間腸内にとどまることで有害物質が腸粘膜を刺激する機会が増えます。定期的な運動を行うことで、大腸がんのリスクを低減できます。
【遺伝的要因】
家族に大腸がんの患者がいる場合、発症リスクが高くなることが知られています。特に、親や兄弟が50歳以下で大腸がんを発症している場合は、早めの検査が推奨されます。
【喫煙・飲酒】
タバコに含まれる発がん性物質は、大腸粘膜にも悪影響を及ぼします。また、アルコールの過剰摂取も大腸がんのリスクを高めることが分かっています。
大腸がんの見逃しがちな初期症状
大腸がんの初期症状は、非常に軽微であり、他の胃腸の不調と区別がつきにくいことが特徴です。そのため、「ちょっとした変化」と思って放置されやすく、結果的に発見が遅れるケースが少なくありません。
①大腸がんの初期に現れやすい症状
便の異常(便の形が細くなる、便秘と下痢を繰り返す)
 これまでと異なる便の形状や排便リズムの変化は、腸内の異常を示すサインです。がんが大腸内で成長すると、便の通り道が狭くなり、便の形が細くなることがあります。
これまでと異なる便の形状や排便リズムの変化は、腸内の異常を示すサインです。がんが大腸内で成長すると、便の通り道が狭くなり、便の形が細くなることがあります。
血便や便の色の変化
肛門付近の痔と間違えられることが多いですが、大腸がんの場合、暗赤色や黒っぽい血が混じることが特徴です。特に、「トイレットペーパーに血がつく」「便に混じっている」「黒色便(タール便)が出る」場合は、早めの検査を受けるべきです。
腹部の張りや違和感
腸の一部が狭くなることで、ガスがたまりやすくなり、お腹の張りや違和感を感じることがあります。放置すると、腸閉塞を引き起こすこともあります。
原因不明の体重減少
短期間で急激に体重が減少する場合は、大腸がんを含む悪性腫瘍の影響が考えられます。食事量が変わらないのに体重が減少している場合は、医師に相談しましょう。
早期発見のために病院へ行くべきサイン
大腸がんの早期発見には、自分の体の異変に気づき、適切なタイミングで病院を受診することが不可欠です。
病院を受診すべき主なサインとして、
- 便に血が混じる、便が黒っぽくなる
- 便秘と下痢を繰り返す
- 腹痛やお腹の張りが続く
- 原因不明の体重減少がある
- 食欲が低下している
上記の症状が続く場合は、消化器内科を受診し、便潜血検査や大腸内視鏡検査を受けることをおすすめします。
便秘と大腸がんの関係とは?
腸内に老廃物が長くとどまる → 便秘により腸内に老廃物が長時間留まることで、発がん性物質が腸の粘膜に影響を与えやすくなります。特に、高脂質・低繊維の食事を続けると腸の働きが鈍くなり、便秘の悪化を招きます。
腸内環境の悪化 → 悪玉菌が増えることで腸内フローラのバランスが崩れ、腸の炎症が慢性化しやすくなります。この炎症が長期間続くと、がん細胞が発生するリスクが高まると考えられています。
腸の働きが鈍くなる → 便秘が続くと腸の蠕動運動が低下し、便がスムーズに排出されなくなります。これにより、腸内の異常が発見しにくくなり、早期の大腸がんの兆候を見逃す可能性があります。
慢性的な便秘が続く場合は、食物繊維を多く含む食事を心がけるとともに、適度な運動や水分補給を積極的に行いましょう。特に、規則正しい生活を送ることが便秘解消のカギとなります。
早期発見のための検査方法とは?
大腸がんの検査にはいくつかの方法があり、特に定期的な検診が早期発見の鍵となります。症状が現れる前に検査を受けることで、がんのリスクを大幅に下げることができます。
主な検査方法
①便潜血検査(簡易検査)
 便の中に微量の血液が混じっているかを確認する検査です。
便の中に微量の血液が混じっているかを確認する検査です。
市町村のがん検診などでも受けることができ、手軽に検査できます。
ただし、確実性は低く、陰性だからといって大腸がんの可能性が完全に排除されるわけではありません。
②大腸内視鏡検査(精密検査)
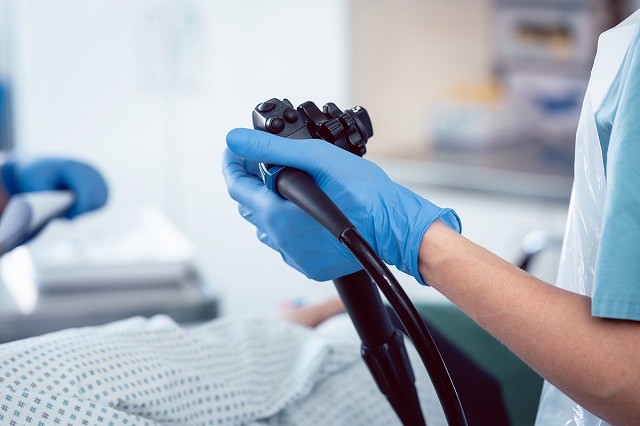 内視鏡を使用し、大腸内部を直接観察できるため、ポリープや早期がんを発見しやすいのが特徴です。さらに、発見したポリープをその場で切除できるため、がんの予防にもつながります。検査前に腸内を洗浄する必要があるものの、確実な診断が可能です。
内視鏡を使用し、大腸内部を直接観察できるため、ポリープや早期がんを発見しやすいのが特徴です。さらに、発見したポリープをその場で切除できるため、がんの予防にもつながります。検査前に腸内を洗浄する必要があるものの、確実な診断が可能です。
定期的な検査を受けることで、大腸がんの早期発見・早期治療が可能になります。特に40歳以上の方や家族歴のある方は、定期的な内視鏡検査を検討しましょう。
大腸がんに関するよくある質問
大腸がんは予防できますか?
大腸がんの発症を完全に防ぐことは難しいですが、生活習慣を改善することや、検査や早期治療でリスクを大幅に減らすことができます。
食生活の見直し
食物繊維を豊富に含む野菜や果物、発酵食品を積極的に摂取し、加工肉や高脂肪食の摂取を控えましょう。
適度な運動
週3回以上の適度な運動(ウォーキング・ジョギングなど)を行うことで、腸の蠕動運動を促進し、便通を良くすることが重要です。
禁煙・節酒
喫煙はがんのリスクを高め、過度な飲酒も大腸がんの発症に影響するとされています。
定期的な検診
40歳以上の方や家族歴のある方は、便潜血検査や大腸内視鏡検査を定期的に受けることを推奨します。大腸ポリープを認めた場合には切除をお勧め致します。
便秘と大腸がんの関係は?
便秘そのものが大腸がんの直接的な原因ではありませんが、便秘が続くことで腸内環境が悪化し、発がんリスクが高まる可能性があります。
- 便が長時間腸内に留まると、発がん性物質が腸粘膜に影響を及ぼしやすくなる。
- 腸内細菌のバランスが崩れ、悪玉菌の増加が炎症を引き起こす。
- 便秘による腸の蠕動運動低下で、異常に気づきにくくなる。
長期間の便秘が続く場合は、食生活の改善、適度な運動、水分摂取を意識し、症状が続く場合は医師に相談しましょう。
大腸ポリープは必ずがんになるの?
すべての大腸ポリープががんになるわけではありませんが、中にはがん化するリスクがあるものも存在します。
- 良性ポリープ
がん化しないもの(過形成性ポリープなど) - 腺腫性ポリープ
放置するとがん化する可能性が高いもの(特にサイズが大きいものや形が不整なもの)
定期的な内視鏡検査でポリープを発見し、必要に応じて早期に切除することで、大腸がんを予防できます。
大腸がんの早期発見にはどんな検査が必要?
大腸がんを早期に発見するための代表的な検査には以下のものがあります。
①便潜血検査(FOBT)
- 便の中に微量の血液が混ざっているかを調べる簡易検査。
- 年に1回の受診が推奨されるが、精度が100%ではないため注意が必要。
②大腸内視鏡検査
- 内視鏡を用いて大腸内部を直接観察する確実な検査。
- 早期がんやポリープを発見・切除できるメリットがある。
大腸がんは進行すると治療が困難になるため、40歳以上の方や家族歴のある方は特に定期的な検査を受けることが重要です。
③大腸CT検査、大腸MRI検査、注腸検査
- 内視鏡以外にレントゲンやCTで大腸の内部を観察する検査。
- 内視鏡のような痛みがでづらいメリットや、大腸内視鏡検査で検査が大変であった(腹部手術歴がある方、腸が長い方、腸の構造が複雑な方)患者さんには特に有用とされる。
- 検査前の前処置薬(下剤)を服用する量が大腸内視鏡検査前と比べて少なくなる。
- 異常を認めた場合には、大腸内視鏡検査での治療や精密検査が必要となる。
- 炎症の評価はできないため、潰瘍性大腸炎などの評価としては不向き。
以前は鎮静剤を使用しない大腸内視鏡検査が主流であったため、特に注腸検査は行われることも多くありました。近年では鎮静剤を使用する大腸内視鏡検査が主流となっているため、以前のような大腸内視鏡検査で大変な思いをされるケースが減っていることから、大腸内視鏡検査を勧められることが増えています。注腸検査は大腸癌の術前検査や一部の疾患では今もなお必要な検査であり、CTやMRI検査は内視鏡検査と比べ侵襲の少ない検査であるため人間ドックでも活用されやすいです。また、大腸内視鏡検査がどうしても難しい方や検査を対応されている施設によってはお勧めされることもあります。
若い世代でも大腸がんになることはある?
かつて大腸がんは中高年の病気と考えられていましたが、近年は20~30代の若年層でも大腸がんの発症が増えています。
若年層で増えている理由として、
- 食生活の欧米化(高脂質・低食物繊維)
- 運動不足(デスクワークやスマホ利用の増加)
- 遺伝的要因(家族に大腸がん患者がいる場合は特に注意)
などが挙げられます。若いからといって安心せず、便通の変化や血便などの異変があれば早めに医療機関を受診しましょう。
血便が出たら必ず大腸がんなの?
血便があるからといって必ずしも大腸がんとは限りませんが、自己判断で放置するのは危険です。
血便の主な原因として、
- 痔や裂肛: 鮮血がトイレットペーパーにつく場合は痔の可能性が高い。
- 大腸炎: 感染性腸炎や潰瘍性大腸炎、虚血性腸炎でも血便が出ることがある。
- 大腸がん: 暗赤色の血便や便に血が混じる場合は、がんの可能性を疑う。
などが挙げれます。血便が続く、または便が赤ワインのような色に場合には、大腸がんの兆候の可能性があるため、早急に医療機関を受診しましょう。
ご予約はこちらから
当院では、便潜血陽性の方や、大腸がんかもしれないとお困りの方にもしっかりと診察と検査を行います。場合によっては、内視鏡検査のご提案もいたします。まずは、外来のご予約のうえご来院ください。大腸カメラを希望の場合には事前診察外来(大腸カメラの事前の相談・説明外来)、当日大腸カメラ(1日で診察から検査まで対応)でのWeb予約も可能です。24時間web予約が可能です。















